
Аппарат правого предсердно-желудочкового клапана включает: правое предсердно-желудочковое отверстие, створки, сухожильные хорды и сосочковые мышцы.
Диаметр правого предсердно-желудочкового отверстия у детей до года 1,2-1,5 см, до 6 лет - 1,7-2,6 см, до 12 лет - 2,3-3,1 см, до 17 лет - 2,6-3,6 см. Во всех возрастах у мальчиков диаметр отверстия на 0,1-0,5 см больше, чем у девочек. Площадь правого предсердно-желудочкового отверстия колеблется от 5 до 18 см2.
Количество створок в правом предсердно-желудочковом клапане колеблется от 2 до 4 у детей и от 2 до 6 у взрослых. По данным С.С. Михайлова перестройка клапана продолжается в постнатальном периоде и образование добавочных створок является приспособительным механизмом, назначение которого является улучшение запирательной функции клапана.
Наиболее часто определяется наличие 3 главных створок: передней, задней и септальной (перегородочной). Размеры створок индивидуально различны. У детей ширина передней створки составляет 0,7-4,5 см, высота - 0,4-2,7 см, перегородочной створки 0,6-3 см и 0,4-2 см соответственно.
Сухожильные хорды прикрепляются к створкам по свободному краю и в меньшей количестве по всей желудочковой поверхности вплоть до фиброзного кольца. От передних сосочковых мышц отходит от 5 до 16 хорд, от задних - 4-16 и от перегородочных 1-13 хорд. Количество передних сосочковых мышц составляет от 1 до 3, задних - от 1 до 4, перегородочных - 1-5. Наибольшие размеры имеют передние сосочковые мышцы (0,6-2 см), наименьшие-перегородочные (0,2-0,8 см). С возрастом количество сосочковых мышц уменьшается, они сливаются в компактные, неправильной формы мышцы с несколькими сосочковыми головками.
Хотя трехстворчатый клапан (ТК) удается визуализировать почти у всех пациентов, полностью зарегистрировать его створки трудно. Чаще всего видна только передняя створка ТК в систолу и раннюю часть диастолы. Переднюю створку ТК удается проследить на протяжении всего сердечного цикла если имеет место дилатация правого желудочка, при этом становится видимой и септальная створка во время ее движения к межжелудочковой перегородке. Амплитуда открытия передней створки ТК меняется в зависимости от направления ультразвукового луча. На практике в диагностических целях изучается максимальная экскурсия данной створки (рис.52).

Рис.52.
Схема нормального
движения передней
створки
трикуспидального
клапана.
Увеличение экскурсии передней створки трикуспидального клапана, (рис. 53)
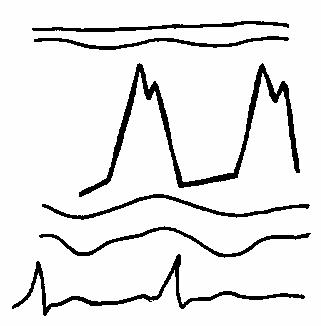
Рис.53.
Увеличение экскурсии
передней створки
трикуспидального
клапана
(схема).
Уменьшение экскурсии передней створки трикуспидального клапана, (рис. 54)

Рис.54.
Уменьшение
экскурсии передней
створки
трикуспидального
клапана (схема).
Увеличение наклона EF передней трикуспидальной створки, (рис. 55)
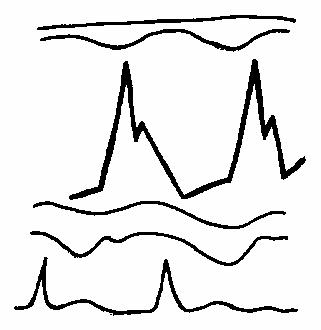
Рис.55.
Увеличение наклона
EF передней
трикуспидальной
створки (схема).
Уменьшение наклона EF передней трикуспидальной створки, (рис. 56)

Рис.56.
Уменьшение наклона
EF передней
трикуспидальной
створки (схема).
Задержка открытия трикуспидального клапана
В норме трикуспидальный клапан открывается чуть раньше митрального клапана. При задержке клапан открывается после открытия митрального клапана (рис.57).
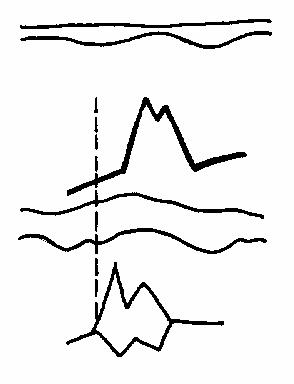
Рис.57.
Задержка открытия
трикуспидального
клапана (схема).
В норме трикуспидальный клапан закрывается через 20 мс после закрытия митрального клапана. При преждевременном клапан закрывается раньше митрального клапана (рис.58).
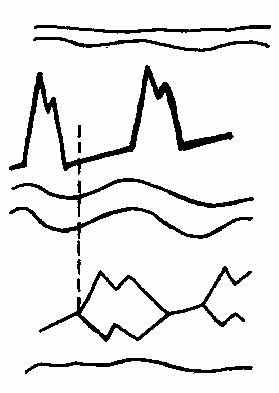
Рис.58.
Преждевременное
закрытие
трикуспидального
клапана (схема).
Задержка закрытия трикуспидального клапана
(трикуспидальный клапан закрывается позже митрального более чем через
30 мс, рис. 59)

Рис.59.
Задержка закрытия
трикуспидального
клапана (схема).
Диастолическое трепетание передней трикуспидальной створки, (рис. 60)
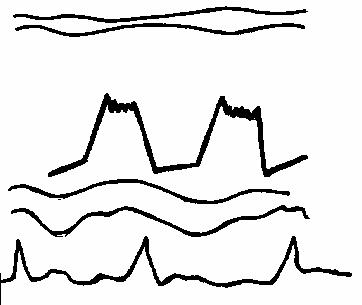
Рис.60.
Диастолическое
трепетание передней
трикуспидальной
створки (схема).
Трикуспидальный клапан изучают в нескольких сечениях: в проекции 4-х камер, продольной парастернальной оси правого желудочка, в проекциях из субкостального доступа. В проекции 4-х камер проводится визуализация места крепления септальной створки в области центрального фиброзного тела. Створка должна крепиться на одном уровне с септальной порцией створки митрального клапана.
Позволяет количественно оценить транстрикуспидальный кровоток и функцию правого желудочка.
1. Недостаточность трикуспидального клапана диагностируют по наличию регургитантного потока в правом предсердии.
Градации величины регургитации:
1 степень (+) - систолический регургитантный поток в области подлежащей трикуспидальному клапану;
2 степень (++) - систолический регургитантный поток распространяется на 1/3 полости правого предсердия;
3 степень (+++) - систолический регургитантный поток распространяется на половину полости правого предсердия;
4 степень (++++) - систолический регургитантный поток распространяется больше чем на половину полости правого предсердия.
2. Конечно-диастолическое давление в правом желудочке можно определить по величине градиента регургитантного потока:
3. Препятствие току крови через трикуспидальный клапан диагностируют по наличию турбулентного потока под створками клапана (в правом желудочке) превышающего 0,8 м/с.
Объем левого желудочка у новорожденных составляет 5,5-10 см3, к концу 1-го года жизни он увеличивается до 11-20 см3, к 9 годам - до 22-26 см3 и к 18-25 - до 130-210 см3. Размеры левого желудочка у детей до 1 года составляют в длину от 4,5 до 7 см, ширину - 2,1-2,7 см и в последующие годы увеличиваются. Толщина миокарда левого желудочка пропорционально меняется с возрастом. Толщина передней стенки левого желудочка у детей до года составляет 1,8-3,3 мм, к 6 годам - 2,6-4,7 мм, к 12 годам - 3,4-7,1 мм, к 18 годам - 6-12 мм. Внутренний рельеф левого желудочка имеет выраженную сеть мясистых трабекул, у основания они расположены вертикально, а ниже - следуют косо справа налево. Их длина достигает 2,2 см.
Левый желудочек хорошо доступен как одномерному, так и двухмерному эхокардиографическому исследованию.
Левый желудочек исследуют в I и II стандартных позициях по Feigenbaum. Внутренний поперечный размер левого желудочка измеряют непосредственно за створками митрального клапана от эндокардиальной поверхности левой стороны межжелудочковой перегородки до эндокардиальной поверхности задней стенки левого желудочка. Это расстояние измеряют в конце диастолы (конечно-диастолический диаметр - КДД) и в конце систолы (конечно-систолический диаметр - КСД) (см. рис.61).

Рис.61
Схема измерения
эхометрических
показателей в 1 и 4
позициях одномерной
эхокардиографии по
H.Feigenbaum.
ST(D) - толщина
межжелудочковой перегородки в диастолу;
ST(S) - толщина
межжелудочковой перегородки в систолу;
LVD(D) - диаметр левого
желудочка в диастолу;
LVD(S) - диаметр левого
желудочка в систолу;
PWT(D) - толщина задней стенки левого желудочка в диастолу;
PWT(S) - толщина задней стенки левого желудочка в систолу;
Ao - диаметр аорты;
LA - диаметр левого предсердия.
Эти размеры у детей в норме могут колебаться в пределах 2-5 мм, что
связано с дыханием (при вдохе уменьшаются) и с частотой сердечных
сокращений (при редком ритме в связи с длительной фазой наполнения
размер левого желудочка несколько больше, чем при частом). Размеры
левого желудочка увеличиваются с возрастом, коррелируют с величиной
поверхности и массой тела ребенка.
Выходной тракт левого желудочка - область между межжелудочковой перегородкой и передней створкой митрального клапана, измеряется как расстояние между точкой С митрального клапана и межжелудочковой перегородкой. Нормальные размеры выходного тракта примерно соответствуют диаметру аорты.
Наряду с определением размера полости и выходного тракта проводится оценка кинетики стенок левого желудочка (перегородки и задней стенки), а также их толщина и контрактильность.
На основании полученных эхометрических величин проводят расчет объемных, гемодинамических и насосных показателей левого желудочка.
Объем левого желудочка в систолу и диастолу можно определить по таблице, составленной на основании уравнения Teichholz (см. табл.10).
Скорость кругового укорочения волокон миокарда (Vcf) рассчитывают по ф-ле:
Массу миокарда левого желудочка определяют по формуле:
Связано с объемной его перегрузкой или снижением контрактильной способности.
Может быть обусловлена объемной перегрузкой камеры, гиперкомпенсацией имеющейся в других местах дискинезии (гипокинезии), увеличенным минутным кровотоком.
Обычно обусловлено поражением его миокарда.
Увеличение диастолической толщины более 5 мм у детей до 1 года, более 8 мм у детей до 3 лет и более 10 мм у детей старше 3 лет.
Индикатор нарушения контрактильной способности миокарда ( меньше 30 % ).
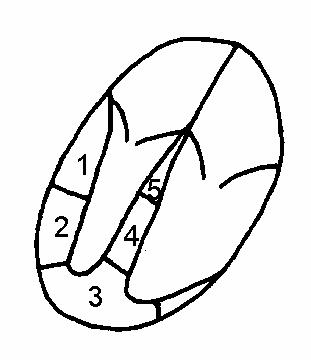
Рис.62
Проекция четырех
камер
1.септальнолатеральный
2.нижнелатеральный
3.верхучечный
4.срединноапикальносеп-
тальный
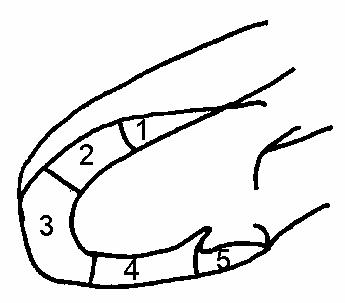
Рис.63
Парастернальная
длинная ось:
1.переднебазальный
септальный
2.переднеапикальный
септальный
3.апикальный
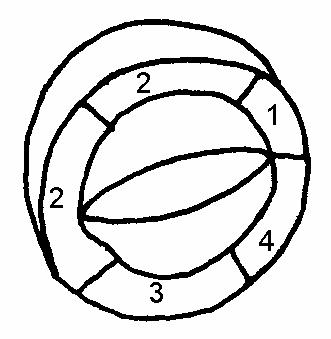
Рис.64
Парастернальная
короткая ось
на уровне митрального
клапана:
1.переднебазальный
2.базальносептальный
3.септальнолатеральный
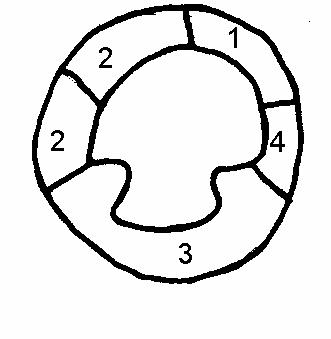
Рис.65
Парастернальная
короткая ось на
уровне папиллярных
мышц:
1.переднебазальный
2.базальносептальный
3.септальнолатеральный
Левый желудочек изучают в продольной и поперечной проекции, проводится оценка его формы, размера, характера глобальной и регионарной кинетики стенок. Выделяют следующие сегменты левого желудочка (рис.62-65).
При сегментарном анализе устанавливают следующие варианты нарушения кинетики стенок:
Рис.66
Диагональные
трабекулы в полости
левого желудочка.
Левое предсердие имеет цилиндрическую форму, его объем у новорожденных составляет 4-5 см3, к концу года достигает 10-14 см3, к 7-9 годам 24-32 см3, 18-25 годам - 90-135 см3. Размеры левого предсердия зависят от возраста. У детей до 1 года жизни переднезадний размер составляет 0,8-1,7 см, у детей до 6 лет - 0,8-2,2 см, до 12 лет - 1,0-2,2 см, до 17 лет - 1,1-2,2 см. Ширина левого предсердия у детей до 1 года жизни составляет 1-1,17 см, у детей до 6 лет - 1,1-2,1 см, 7-12 лет - 1,3-2,1 см, 13-17 лет - 1,5-2,3 см.
В одномерном режиме проводится визуализация передне-заднего размера левого предсердия в IV стандартной позиции. В этой позиции ультразвуковой луч пересекает область левого предсердия, прилежащую к атриовентрикулярному отверстию.
Связано с увеличением трансмитрального кровотока при различных физиологических и патологических состояниях.
Левое предсердие изучают в нескольких сечениях: парастернальное сечение длинной оси левого желудочка, в прекции 4-х камер с верхушки и из эпигастрального доступа. Обращают внимание на форму камеры (в норме она должна быть овальной), наличие внутриполостных образований, взаимосвязь с левым желудочком.
Объем правого желудочка у новорожденных составляет 8,5-11 см3, у детей первого года жизни - 13-20 см3, в 7-9 лет - 28-40 см3, к 18 годам достигает 150-225 см3. У новорожденных и детей до 1 года длина правого желудочка составляет 4,3-6,2 см, ширина 2,1-3,2 см, у 7-12 летних детей длина желудочка увеличивается до 5-7,2 см, ширина - до 2-3,5 см. К 18 годам длина правого желудочка достигает 7,3-9,2 см, ширина - 3-5 см. Толщина свободной стенки правого желудочка у детей до 1 года равна 0,1-0,16 см, к 6 годам она возрастает до 0,2 см, а к 12 годам достигает 0,32 см. Полость правого желудочка имеет выраженную трабекулярность, при этом основания сосочковых мышц располагаются в толще трабекул.
Приточный отдел правого желудочка изучают в I стандартной позиции, отточный в IV позиции. Поперечный размер правого желудочка по данным эхометрии не соответствует анатомическому поскольку ультразвуковой луч пересекает полость желудочка в зоне соответствующей 1/3 максимального поперечного диаметра сферы. Толщина свободной стенки правого желудочка в одномерном и двухмерном изображении обычно больше, чем анатомическая из-за выраженной трабекулярности полости. Нормальные значения полости правого желудочка и толщины его свободной стенки представлены в таблицах 5, 8, 15.
Гипертрофия свободной стенки правого желудочка (увеличение толщины стенки более 3 - 5 мм)
Правый желудочек визуализируют во взаимно перпендикулярных осях сканирования: приточную порцию - в проекции 4-х камер с верхушки и поперечном парастернальном сечении; отточную - в парастернальной проекции выходного тракта правого желудочка и поперечном сечении на уровне магистральных сосудов.
Правое предсердие имеет цилиндрическую форму; у новорожденных объем полости составляет 6,5-10 см3, к концу 1 года жизни - 11-18 см3, в 7-9 лет - 22-36 см3, в 18-25 лет - 100-150 см3.
Правое предсердие изучают в двухмерном режиме из проекции 4-х камер с верхушки или субксифоидально. При субксифоидальном доступе можно визуализировать место впадения нижней полой вены, а также ее заслонку (складка эндокарда высотой 5-10 мм) и межвенозный бугорок (на границе устьев верхней и нижней полой вены). На латеральной стенке правого предсердия в ряде случаев удается визуализировать мышечный валик (пограничный гребень ушка правого предсердия). При дилатации ушка могут визуализироваться гребенчатые мышцы в виде трабекулярных образований, обычно соединяющихся с устьем полых вен.
Размеры правого предсердия зависят от возраста: у новорожденных и детей до года переднезадний размер колеблется от 1,1 до 2,1 см, у детей 1-6 лет - 1,1-2,5 см, у детей 7-12 лет - 1,3-2,5 см, 13-17 лет - 1,4-2,5 см. Ширина предсердия у новорожденных и детей до 1 года от 1,2 до 1,9 см, у детей 1-6 лет - 1,2-2,3 см, у детей 7-12 лет - 1,3-2,3 см, у 13-17-летних - 1,4-2,3 см.
Правое предсердие визуализируют в нескольких продольных и поперечных сечениях. Из субкостального доступа определяют место впадения нижней полой вены в полость камеры (situs solitus). В проекции 4-х камер из апикального или субкостального доступа устанавливают форму камеры, наличие в ней дополнительных образований, взаимосвязь с желудочковой камерой.
Межжелудочковая перегородка разделяет левый желудочек от правого, имеет комплексную сферическую структуру, составляет 1/3 от общей массы желудочков. Радиус кривизны перегородки тот же, что и свободной стенки левого желудочка. Как со стороны левого, так и правого желудочка перегородка имеет треугольную форму (рис. 67). В функционально-морфологическом отношении в перегородке выделяют 4 отдела: притока (inlet), оттока (outlet), трабекулярную и мембранозную порции. Первые три отдела образуют мышечную часть перегородки. Мембранозная часть перегородки формирует медиальную стенку левожелудочкового выходного тракта: со стороны правого желудочка к ней прикрепляются передняя и септальная створки трикуспидального клапана. Отдел притока формирует медиальную стенку входного тракта левого и правого желудочков, соответственно отдел оттока МЖП - выходной тракт левого и правого желудочков. Между отделами притока и оттока находится трабекулярная часть перегородки.
При одномерном исследовании межжелудочковая перегородка визуализируется в виде полосы линейных эхосигналов, разделяющей полость правого желудочка от левого. Во время систолы перегородка движется в направлении к задней стенке левого желудочка и утолщается. Характер движения и толщину перегородки в одномерном режиме определяют в I стандартной позиции (рис.68).

Рис.67
Схема функционально-
морфологических
отделов
межжелудочковой
перегородки со
стороны правого (а) и
левого (б) желудочков.
1 - отдел мжп притока (in let),
2 - отдел мжп оттока (out let).
Наряду с этим проводится расчет фракции систолического
утолщения МЖП:

Рис.68
Схема нормального
движения
межжелудочковой
перегородки.
В норме F МЖП составляет от 30 до 80 %.

Рис.69
Гипертрофия
межжелудочковой
перегородки (схема).
Увеличение толщины перегородки в диастолу свыше 5 мм
у детей до 1 года, более 8 мм у детей до 3 лет и более 10 мм у детей
старше 3 лет. Может происходить со стороны правого и левого желудочков
или быть изолированной (рис.69).

Рис.70
Гипокинезия
межжелудочковой
перегородки (схема).
В норме систолическая экскурсия МЖП составляет 4-9
мм) (рис.70).

Рис.71
Гиперкинезия
межжелудочковой
перегородки (схема).
Увеличение систолической экскурсии свыше 10 мм (рис.71).

Рис.72
Варианты
парадоксального
движения
межжелудочковой
перегородки.
Выделяют следующие типы парадоксального движения МЖП (рис.72):
Тип А - перегородка движется в противоположном направлении в систолу (конкордантно задней стенке левого желудочка) (рис.73);
Тип В - (иначе обозначают вариабельным движением) в начале систолы перегородка движется парадоксально, затем имеет уплощенное движение назад.

Рис.73
Парадоксальное
движение
межжелудочковой
перегородки при
дефекте
межпредсердной
перегородки.
А и В типы парадоксального движения обычно сочетаются с объемной перегрузкой
правого желудочка. Не установлено тесной взаимосвязи степени объемной
перегрузки и типом движения МЖП, однако на практике большей степени
перегрузки соответствует тип А движения.
Пассивное парадоксальное движение МЖП - на протяжении всей систолы перегородка совершает медленное движение вперед, при этом практически отсутствует ее систолическое утолщение
Аномальное движение при блокаде левой ножки пучка Гиса - данный вариант проявляется быстрым диастолическим перемещением назад в начале систолы, затем перегородка движется как при типе А парадоксального движения.
Основные состояния, сопровождающиеся парадоксальным движением МЖП:
Позволяет визуализировать приточный, отточный, трабекулярный и мембранозный отделы МЖП (см. рис.74).

Рис.74
Схема анатомических
отделов
межжелудочковой
перегородки в
различных плоскостях
сканирования.